Category Archives: Hukum Kesehatan / Medical Law
UU No. 11 Tahun 2009 Tentang Kesejahteraan Sosial
Pancasila dan UUD 1945 mengamanatkan negara untuk melindungi dan memajukan kesejahteraan umum dalam rangka tercapainya keadilan sosial bagi seluruh rakyat Indonesia. Mengingat hal tersebut DPR RI dan Presiden memutuskan menetapkan UU No. 11 Tahun 2009 tentang kesejatrearaan sosial. Bagi rekan-rekan yang memerlukan, saya unduhkan dari website DEPKES semoga membantu.
UU No. 36 Th 2009 Tentang Kesehatan
Kesehatan merupakan hak asasi manusia dan salah satu unsur kesejahteraan yang harus diwujudkan sesuai cita-cita bangsa. Berdasarkan pertimbangan tersebut maka perlu adanya undang-undang tentang kesehatan, sekarang sudah ada undang-undang kesehatan yaitu undang-undang no. 36 tahun 2009. Bagi rekan-rekan yang memerlukan, saya unduhkan dari website DEPKES semoga membantu.
UU No. 29 Th 2004 Tentang Praktik Kedokteran
Untuk meningkatkan mutu pelayanan kesehatan, maka perlu ada pengaturan atau regulasi dari pihak negara khususnya untuk dokter, oleh karena itu sekarang sudah ada undang-undang Tentang Praktik Kedokteran yaitu undang-undang no. 29 tahun 2004. Bagi rekan-rekan yang memerlukan, saya unduhkan dari website DEPKES semoga membantu.
PERMENKES No. 755 Tentang Penyelenggaraan Komite Medik Di Rumah Sakit ( Medical Staff Rules )
Bagi rakan-rekan yang aktif di Komite Medik sekarang ada PERMENKES baru No. 755 Tahun 2011 tentang Komite Medik dimana Komite Medis sekarang mengurus tiga subkomite antara lain:
1. Subkomite Kredensial yang bertugas menapiskan profesionalisme staff medis
2. Subkomite Mutu Profesi yang bertugas mempertahankan kompetensi dan profesionalisme staff medis
3. Subkomite Etik dan Disiplin Profesi yang bertugas menjaga diplin, etika dan prilaku profesi staff medis
untuk lebih jelasnya saya unduhkan dari website DEPKES. Mudah-mudahan bisa berguna bagi rekan-rekan Komite Medik sekalian
KELAINAN PADA PAYUDARA/ BREAST DISEASE/ DISORDER
Kelainan pada payudara
I. Pendahuluan
Dalam tulisan ini akan di bahas tentang kelainan payudara ,baik lesi jinak maupun yang maligna walaupun secara umum. Insya Allah kedepan akan di bahas masing masing penyakit di payudara ini, Kelainan payudara seringkali memberi kesan menakutkan terutama bila ditemukan pada wanita berusia lebih dari 40 tahun. Bahkan banyak para onkologi berpendapat bahwa setiap tumor pada payudara dianggap karsinoma terutama pada wanita golongan risiko tinggi walaupun tumor jinak seperti fibroadenoma, displasia (fibrokistik, adenosis), mastitis dan nekrosis lemak tidak dapat diabaikan. Pendapat ini dapat dipahami, mengingat frekuensi karsinoma payudara yang relatif tinggi sehingga menimbulkan masalah dala kesehatan terutama bagi kaum wanita, tidak hanya di negara maju, tapi juga di negara sedang berkembang termasuk Indonesia. Frekuensi karsinoma payudara di negara maju merupakan yang terbanyak yaitu dengan rasio 5:1, dibandingkan dengan karsinoma serviks uteri, sedang di Indonesia neoplasma ini berada di ururtan kedua setelah karsinomaa serviks uteri.
Patologi anatomi atau kelainan anatomi payudara yang paling sering terjadi disebabkan oleh tumor. Tumor terdiri dari tumor jinak dan tumor ganas. Tumor jinak memiliki karakter sel yang sangat mirip dengan jaringan asalnya dan relatif tidak berbahaya karena umumnya tumor jinak tetap dilokalisasi, tidak dapat menyebar ke tempat lain, dan mudah untuk dilakukan pengangkatan tumor dengan pembedahan lokal. Tumor dikatakan ganas apabila dapat menembus dan menghancurkan struktur yang berdekatan dan menyebar ke tempat yang jauh (metastasis) dan umumnya dapat menyebabkan kematian. Sifat ini sesuai dengan penamaannya kanker yang berasal dari bahasa Latin yang berarti kepiting, melekat pada setiap bagian dan mencengkeram dengan erat seperti seekor kepiting.
Kanker payudara merupakan kanker yang sangat menakutkan kaum wanita, disamping kanker mulut rahim. Masalah etiologi yang belum diketahui; masalah usaha-usaha pencegahan yang sukar untuk dilaksanakan serta perjalanan penyakit yang sukar diduga dan apabila sudah dalam keadaan lanjut penderita akan masuk dalam era penderitaan nyeri dan disability yang menakutkan menjelang akhir dari suatu kehidupannya.
Namun demikian usaha-usaha untuk penemuan dini (early detection) dapat dilakukan dengan baik dengan mengikutsertakan masyarakat malalui penyuluhan-penyuluhan (health education). Apabila ditemukan dalam stadium dini dan mendaapat terapi yang tepat dan adekuat maka bukan tidak mungkin kanker payudara itu dapat disembuhkan. Kemajuan-kemajuan dalam penemuan dini yang dilengkapi dengan kemajuan terapi pada dekade-dekade akhir, baik teknik operasi, radiasi, hormonal terapi dan kemoterapi serta imunoterapi ataupun penatalaksanaan kombinasi terapi dari modalitas terapi diatas;yang didasarkan pada ketepatan penentuan staging dan pengenalan sifat-sifat biologis kanker yang baik;semakin membawa harapan baru untuk penderita kanker payudara ini.
Karsinoma payudara pada wanita menduduki tempat nomor dua setelah karsinoma serviks uterus.Di Amerika Serikat karsinoma payudara merupakan 28% kanker pada wanita kulit hitam.
Kurva insidens usia bergerak naik terus sejak usia 30 tahun.Angka tertinggi terdapat pada usia 45-66 tahun.Insiden karsinoma mammae pada laki-laki hanya 1% dari kejadian pada perempuan.
II. Anatomi dan Fisiologi
ANATOMI
Untuk dapat mengenal perjalanan penyakit kanker payudara dengan baik dan memahami dasar-dasar tindakan operasi pada kanker payudara maka sangat penting mengetahui anatomi payudara itu sendiri.
Payudara terletak pada hemithoraks kanan dan kiri dengan batas-batas sebagai berikut :
- Batas-batas payudara yang tampak dari luar:
– Superior : iga II atau III
– Inferior : iga VI atau VII
– Medial : pinggir sternum
– Lateral : garis aksilaris anterior.
- Batas-batas payudara yang sesungguhnya:
– Superior : hampir sampai ke klavikula
– Medial : garis tengah
– Lateral : m.latissimus dorsi
Struktur Payudara
Payudara terdiri dari berbagai struktur :
– parenkim epitelial
– lemak, pembuluh darah, saraf dan saluran getah bening
– otot dan fascia
Gambar 1. Anatomi payudara.
Parenkim epitelial dibentuk oleh kurang lebih 15-20 lobus,yang masing-masing mempunyai saluran tersendiri untuk mengalirkan produknya,dan bermuara pada putting susu.Tiap lobus dibentuk oleh lobulus-lobulus yang masing-masing terdiri dari 10-100 asini grup.Lobulus-lobulus ini merupakan struktur dasar dari glandula mammae.
Payudara dibungkus oleh fascia pektoralis superfisialis dimana permukaan anterior dan posterior dihubungkan oleh ligamentum Cooper yang berfungsi sebagai penyangga.
Sistem Limfatik Payudara
- Pembuluh getah bening
Pembuluh getah bening aksila:
Pembuluh getah bening aksila ini mengalirkan getah bening dari daerah-daerah sekitar areola mammae, kwadran lateral bawah dan kwadran lateral atas payudara.
Pembuluh getah bening mammaria interna:
Saluran limfe ini mengalirkan getah bening dari bagian dalam dan medial payudara. Pembuluh ini berjalan diatas fascia pektoralis lalu menembus fascia tersebut, dan masuk kedalam m.pektoralis mayor. Lalu jalan ke medial bersama-sama dengan sistem perforantes menembus m.interkostalis dan bermuara ke dalam kelenjar getah bening mammaria interna. Dari kelenjar mammaria interna, getah bening mengalir melalui trunkus limfatikus mammaria interna. Sebagian akan bermuara pada v.cava, sebagian akan bermuara pada duktus torasikus (untuk sisi kiri) dan duktus limfatikus dekstra (untuk sisi kanan).
3. Pembuluh getah bening di daerah tepi medial kwadran medial bawah payudara. Pembuluh ini berjalan-jalan bersama vasa epigastrika superior, menembus fascia rektus dan masuk kedalam m.rektus abdominis. Saluran ini bermuara kedalam kelenjar getah bening preperikardial anterior yang terletek ditepi atas diafragma diatas ligamentum falsiforme. Kelenjar getah bening ini juga menampung getah bening dari diafragma,ligamentum falsiforme dan bagian antero- superior hepar.Dari kelenjar ini,limfe mengalir melalui trunkus limfatikus mammaria interna.
- Kelenjar-kelenjar getah bening
– Kelenjar getah bening aksila
Terdapat enam grup kelenjar getah bening aksila:
- Kelenjar getah bening mammaria eksterna. Untaian kelenjar ini terletak dibawah tepi lateral m.pektoralis mayor, sepanjang tepi medial aksila. Grup ini dibagi dalam dua kelompok.
a) Kelompok superior:Kelompok kelenjar getah bening ini terletak setinggi interkostal II-III.
b) Kelompok inferior.Kelompok kelenjar getah bening ini terletak setinggi interkostal IV-V-VI.
- Kelenjar getah bening skapula.
Kelenjar getah bening terletak sepanjang vasa subskapularis dan torako-dorsalis, mulai dari percabangan v.aksilaris menjadi vena subskapularis, sampai ke tempat masuknya v.torako-dorsalis kedalam m.latissimus dorsi.
- Kelenjar getah bening sentral (Central Nodes)
Kelenjar getah bening ini terletak dalam jaringan lemak di pusat ketiak. Kadang-kadang beberapa diantaranya terletak sangat superfisisal, dibawah kulit dan fascia pada pusat ketiak, kira-kira pada pertengahan lipat ketiak depan dan belakang. Kelenjar getah bening ini adalah kelenjar yang relatif mudah diraba. Dan merupakan kelenjar aksila yang terbesar dan terbanyak jumlahnya.
- Kelenjar getah bening interpektoral (Rotter’s Nodes)
Kelenjar getah bening ini terletak diantara m.pektoralis
Gambar 2. Sistem limfatik payudara.
- Kelenjar getah bening v.aksilaris.
Kelenjar-kelenjar ini terletak sepanjang v.aksilaris bagian lateral, mulai dari white tendon m.latissimus dorsi sampai ke sedikit medial dari percabangan v.aksilaris–v.torako-akromialis.
- Kelenjar getah bening subklavikula.
Kelenjar-kelenjar ini terletak sepanjang v.aksilaris,mulai dari sedikit medial percabangan v.aksilaris–v.torako-akromialis sampai dimana v. aksilaris menghilang di bawah tendo m.subklavius. Kelenjar ini merupakan kelenjar aksila yang tertinggi dan termedial letaknya. Semua getah bening yang berasal dari kelenjar-kelenjar getah bening aksila masuk kedalam kelenjar ini. Seluruh kelenjar getah bening aksila ini terletak dibawah fascia kostokorakoid.
- Kelenjar getah bening prepektoral
Kadang-kadang terletak dibawah kulit atau didalam jaringan payudara kwadran lateral atas disebut prepektoral karena terletak diatas fascia pektoralis.
- Kelenjar getah bening mammaria interna.
Kelenjar-kelenjar ini tersebar sepanjang trunkus limfatikus mammaria interna, kira-kira 3 cm dari pinggir sternum. Terletak didalam lemak diatas fascia endotorasika, pada sela iga. Diperkirakan jumlah kelenjar ini ada 6-8 buah.
FISIOLOGI
Fase perkembangan payudara timbul sebagai hasil efek mamotropik sekresi hormon ovarium dan hipofisis anterior, dimana payudara mengalami tiga macam perubahan yang dipengaruhi hormon:
- Perubahan pertama adalah mulai dari masa hidup anak melalui masa pubertas, masa fertilisasi, sampai ke klimakterium dan menopouse. Sejak pubertas pengaruh hormon estrogen dan progesteron yang di produksi ovarium dan juga hormon hipofisa telah menyebabkan duktus berkembang dan timbulnya asinus.
- Perubahan kedua adalah perubahan sesuai dengan daur menstruasi, sekitar hari ke-8 menstruasi payudara jadi lebih besar dan pada beberapa hari sebelum menstruasi berikutnya terjadi pembesaran maksimal. Kadang – kadang timbul benjolan yang tidak rata. Selama beberapa hari menjelang menstruasi payudara menjadi tegang dan nyeri sehingga pemeriksaan fisik terutama palpasi tidak mungkin dilakukan. Pada waktu itu pemeriksaan foto mamogram tidak berguna karena kontras kelenjar terlalu besar. Begitu menstruasi mulai, semuanya berkurang.
Perubahan yang terjadi waktu hamil dan menyusui. Pada kehamilan payudara menjadi besar karena epitel duktus lobul dan duktus alveolus berproliferasi dan tumbuh duktus baru. Sekresi hormon prolaktin dari hipofisis anterior memicu laktasi. Air susu di produksi oleh sel-sel alveolus, mengisi asinus, kemudian dikeluarkan melaui duktus ke puting susu
Payudara tersusun dari jaringan lemak yang mengandung kelenjar-kelenjar yang bertanggungjawab terhadap produksi susu pada saat hamil dan setelah bersalin. Setiap payudara terdiri dari sekitar 15-25 lobus berkelompok yang disebut lobulus, kelenjar susu, dan sebuah bentukan seperti kantung-kantung yang menampung air susu (alveoli). Saluran untuk mengalirkan air susu ke puting susu disebut duktus. Sekitar 15-20 saluran akan menuju bagian gelap yang melingkar di sekitar puting susu (areola) membentuk bagian yang menyimpan air susu (ampullae) sebelum keluar ke permukaan.
Kedua payudara tidak selalu mempunyai ukuran dan bentuk yang sama. Bentuk payudara mulai terbentuk lengkap satu atau dua tahun setelah menstruasi pertamakali.Hamil dan menyusui akan menyebabkan payudara bertambah besar dan akan mengalami pengecilan (atrofi) setelah menopause.
Payudara akan menutupi sebagian besar dinding dada. Payudara dibatasi oleh tulang selangka (klavikula) dan tulang dada (sternum). Jaringan payudara bisa mencapai ke daerah ketiak dan otot yang berada pada punggung bawah sampai lengan atas (latissimus dorsi).
Kelenjar getah bening terdiri dari sel darah putih yang berguna untuk melawan penyakit. Kelenjar getah bening didrainase oleh jaringan payudara melalui saluran limfe dan menuju nodul-nodul kelenjar di sekitar payudara samapi ke ketiak dan tulang selangka. Nodul limfe berperan penting pada penyebaran kanker payudara terutama nodul kelenjar di daerah ketiak.
III. Klasifikasi
Kebanyakan benjolan jinak pada payudara berasal dari perubahan normal pada perkembangan payudara, siklus hormonal, dan perubahan reproduksi. Terdapat 3 siklus kehidupan yang dapat menggambarkan perbedaan fase reproduksi pada kehidupan wanita yang berkaitan dengan perubahan payudara, yaitu :
- Pada fase reproduksi awal (15-25 tahun) terdapat pembentukan duktus dan stroma payudara. Pada periode ini umumnya dapat terjadi benjolan FAM dan juvenil hipertrofi (perkembangan payudara berlebihan)
- Periode reproduksi matang (25-40 tahun). Perubahan siklus hormonal mempengaruhi kelenjar dan stroma payuddara
- Fase ketiga adalah involusi dari lobulus dan duktus yang terjadi sejak usia 35-55 tahun
Tumor jinak memiliki berbagai bentuk, antara lain :
- Kelainan fibrokistik
Perubahan fibrokistik adalah ragam kelainan dimana terjadi akibat dari peningkatan dan distorsi perubahan siklik payudara yang terjadi secara normal selama daur haid. Perubahan fibrokistik dibagi menjadi perubahan nonproliferatif dan perubahan proliferatif. Perubahan nonproliferatif mencakup kista dan fibrosis tanpa hiperplasia sel epitel (perubahan fibrokistik sderhana). Perubahan proliferatif mencakup serangkaian hiperplasia sel epitel duktulus atau duktus banal atau atipikal serta adenosis sklerotikans.
Perubahan nonproliferatif ditandai dengan peningkatan stroma fibrosa disertai oleh dilatasi duktus dan pembentukan kista dengan berbagai ukuran. Stroma mengelilingi semua bentuk kista biasanya terdiri atas jaringan fibrosa yang kehilangan gambaran miksomatosa. Infiltrat limfositik stroma sering ditemukan pada lesi ini dan varian lain perubahan fibrokistik. Perubahan proliferatif meliputi hiperplasia epitel dan adenosis sklerotikans. Istilah hiperplasia epitel dan perubahan fibrokistik proliferatif mencakup serangkaian lesi proliferatif di dalam duktulus, duktus terminalis, dan kadang-kadang lobulus payudara. Sebagian hiperplasia epitel ini bersifat ringan dan teratur serta tidak membawa resiko karsinoma, tetapi di sisi lain hiperplasia atipikal mamiliki resiko signifikan. Adenosis sklerotikans memiliki gambaran klinis dan morfologi mirip dengan karsinoma. Di lesi ini rampak mencolok fibrosis intralobularis serta proliferasi duktulus kecil dan asinus. Pertumbuhan berlebihan jaringan fibrosa ini mungkin menekan lumen asinus dan duktus sehingga keduanya tampak sebagai genjel-genjel sel. Adanya lapisan ganda epitel dan identifikasi elemen mioepitel menandakan bahwa kelainannya bersifat jinak.
Gejala-gejalanya berupa pembengkakan dan nyeri tekan pada payudara menjelang periode menstruasi. Tanda-tandanya adalah teraba massa yang bergerak bebas pada payudara, terasa granularitas pada jaringan payudara, dan kadang-kadang keluar cairan yang tidak berdarah dari puting. Banyak perempuan tidak mengeluhkan gejala dan baru mencari pemeriksaan kesehetan setelah meraba adanya massa.
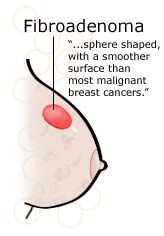
- Fibroadenoma
Fibroadenoma adalah tumor jinak yang banyak terdapat pada wanita muda. Tumor ini tidak melekat ke jaringan sekitarnya dan amat mudah digerakkan. Benjolan ini biasanya tidak nyeri, bisa tumbuh banyak (multipel). Tumor ini terdiri dari jaringan fibrosa yang berbentuk bulat, licin, berkonsistensi padat kenyal, berbatas tegak, dan mudah digerakkan. Fibroadenoma muncul sebagai nodus diskret, biasanya tunggal, dan bergaris tengah 1 hingga 10 cm. Lesi mungkin membesar pada akhir daur haid dan selama hamil. Pada pascamenopause, lesi mungkin mengecil dan mengalami kalsifikasi. Walaupun jarang, tumor mungkin dapat multipel dan bergaris tengah lebih dari 10 cm (fibroadenoma raksasa). Peningkatan mutlak atau nisbi aktivitas estrogen diperkirakan berperan dalam proses pembentukannya, dan lesi serupa mungkin muncul bersamaan dengan perubahan fibrokistik (fibroadenosis). Fibroadenoma biasanya teradi pada perempuan muda dimana insidensi puncak pada usia 30-an. Pertumbuhan tumor bisa cepat sekali selama kehamilan dan menyusui atau menjelang menopause saat rangsangan estrogen tinggi tapi setelah menopause tumor jenis ini tidak ditemukan lagi. Fibroadenoma hampir tidak pernah menjadi ganas. Pananganan fibriadenoma adalah melalui pembedahan pengangkatan tumor. Sistosarkoma filoides merupakan salah satu tipe dari fibriadenoma yang dapat kambuh jika tidak diangkat dengan sempurna
Gambar 3. Fibroadenoma mammae
- Tumor filoides
Tumor phylloides adalah fibroadenoma besar di payudara, dengan stroma serupa-sarkoma yang sangat selular. Tumor ini termasuk neoplasma jinak, namun kadangkala dapat menjadi ganas. Tumor ini bersifat agresif lokal dan dapat bermetastasis, dan diperkirakan berasal dari stroma intralobulus. Umumnya, tumor ini berdiameter 3 hingga 4 cm, namun dapat tumbuh hingga berukuran besar, mungkin masif sehingga payudara membesar. Sebagian mengalami lobulasi dan menjadi kistik. Karena pada potongan memperlihatkan celah yang mirip daun, maka tumor ini disebut tumor filoides. Perubahan yang paling merugikan adalah terjadinya peningkatan selularitas stroma disertai anaplasia dan aktivitas mitotik yang tinggi, selain itu peningkatan ukuran secara pesat, biasanya dengan invasi jaringan payudara di sekitarnya oleh stroma maligna. Sebagian besar tumor ini tetap lokalisata dan disembuhkan dengan eksisi. Lesi maligna mungkin kambuh, tetapi lesi ini juga cenderung terlokalisasikan
- Papiloma intraduktus
Papiloma intraduktus adalah pertumbuhan tumor neoplastik di dalam suatu saluran air susu (duktus laktiferus) dan 75% tumbuh di bawah areola payudara. Sebagian besar lesi bersifat soliter, ditemukan di dalam sinus atau duktus laktiferosa utama. Lesi ini menimbulkan gejala klinis berupa : (1) keluarnya discharge serosa atau berdarah dari puting payudara; (2) adanya tumor subareola kecil dengan garis tengah beberapa milimeter sehingga terlalu kecil untuk dipalpasi; atau (3) retraksi puting payudara (jarang terjadi). Pada beberapa kasus, terbentuk banyak papiloma di beberapa duktus atau papilometosis intraduktus. Lesi kadang-kadang menjadi ganas, sedangkan papiloma soliter hampir selalu tetap jinak.
- Adenosis sklerosis
Secara klinis, tumor ini teraba seperti kelainan fibrokistik tetapi secara histopatologi tampak proliferasi jinak.
- Mastitis sel plasma
Tumor ini merupakan radang subakut yang didapat pada sistem saluran di bawah areola payudara. Gambarannya sulit dibedakan dengan tumor ganas yaitu berkonsistensi keras, bisa melekat ke kulit, dan menimbulkan retraksi puting susu akibat pembentukan jaringan ikat (fibrosis) sekitar saluran dan bisa terdapat pembesaran kelenjar getah bening ketiak.
- Nekrosis lemak
Biasanya disebabkan oleh cedera berupa massa keras yang sering agak nyeri tetapi tidak membesar. Kadang terdapat retraksi kulit dan batasnya biasanya tidak rata. Secara klinis, sukar dibedakan dengan tumor ganas.
- Kelainan lain
Tumor jinak lemak (Lipoma), tumor jinak otot polos (leimioma), dan kista sebasea (kelenjar minyak) merupakan tumor yang mungkin terdapat di payudara tetapi tidak bersangkutan dengan jaringan kelenjar payudara.
Tumor ganas atau kanker payudara juga memiliki beberapa tipe, antara lain :
- Ductal Carcinoma In-Situ (DCIS)
Merupakan tipe kanker payudara yang paling dini dan terbatas hanya di dalam sistem duktus.
- Infiltrating Ductal Carcinoma (IDC)
Tipe yang paling sering terjadi, mencapai 78% dari semua keganasan. Pada pemeriksaan mammogram didapatkan lesi berbentuk seperti bintang (stellate) atau melingkar. Apabila lesi berbentuk seperti bintang maka prognosis atau angka kesembuhan pasien sangat rendah.
- Medullary Carcinoma
Tipe ini paling sering terjadi pada wanita berusia akhir 40 tahun dan 50 tahun. Menghasilkan gambaran sel seperti bagian abu-abu (medulla) pada otak. Terjadi sebanyak 15% dari kasus kanker payudara.
- Infiltrating Lobular Carcinoma (ILC)
Tipe kanker payudara yang biasanya tampak sebagai penebalan di kuadran luar atas dari payudara. Tumor ini berespon baik terhadap terapi hormon. Terjadi sebanyak 5% dari kasus kanker payudara.
- Tubular Carcinoma
Tipe ini banyak ditemukan pada wanita usia 50 tahun keatas. Pada pemeriksaan mikroskopik gambaran struktur tubulusnya sangat khas. Terjadi sebanyak 2% dari kasus kanker payudara dan angka 10 ysr (year survival rate) mencapai 95%.
- Mucinous Carcinoma (Colloid)
Kanker payudara yang angka kesembuhannya paling tinggi. Perubahan yang terjadi terutama pada produksi mucus dan gambaran sel yang sulit ditentukan. Terjadi sebanyak 1%-2% dari seluruh kasus kanker payudara.
- Inflammatory Breast Cancer (IBC)
Tipe kanker payudara yang paling agresif dan jarang terjadi. Kanker ini dapat menyebabkan saluran limfe pada payudara dan kulit terbuntu. Disebut inflammatory (keradangan) karena penampakan kanker yang membengkak dan merah. Di Amerika, terjadi 1%-5% dari seluruh kasus kanker payudara.
IV. Diagnosis
Tumor (benjolan) pada payudara, terutama jenis yang ganas pada umumnya tidak memiliki gejala di awal dan hanya dapat dideteksi melalui pemeriksaan fisik secara teliti atau skrining menggunakan mammografi. Selama fase premenstruasi, kebanyakan wanita mengalami pembesaran serta benjolan pada payudaranya serta payudara menjadi mengeras. Hal ini dapat mengaburkan pemeriksaan payudara untuk mencari benjolan yang dicurigai. Pemeriksaan sebaiknya diulangi lagi 1 bulan kemudian atau setelah periode menstruasi berikutnya.
Diagnosis kelainan payudara dengan cara :
- Anamnesis yang lengkap:
– Mengenai keluhan-keluhan
– Perjalanan penyakit
– Keluhan tambahan
– Faktor-faktor resiko tinggi
– Tanda-tanda umum keganasan yang berhubungan dengan berat badan dan nafsu makan.
- Pemeriksaan fisik yang sistematis/legeartis dan etis.
Gejala klinis kanker payudara dapat berupa:
Benjolan pada payudara
Umumnya berupa benjolan yang tidak nyeri pada payudara. Benjolan itu mula-mula kecil, makin lama makin besar, lalu melekat pada kulit atau menimbulkan perubahan pada kulit payudara atau pada puting susu.
Erosi atau eksema puting susu
Kulit atau puting susu tadi menjadi tertarik ke dalam (retraksi), berwarna merah muda atau kecoklat-coklatan sampai menjadi oedema hingga kulit kelihatan seperti kulit jeruk (peau d’orange), mengkerut, atau timbul borok (ulkus) pada payudara. Borok itu makin lama makin besar dan mendalam sehingga dapat menghancurkan seluruh payudara, sering berbau busuk, dan mudah berdarah. Ciri-ciri lainnya antara lain:
- Pendarahan pada puting susu.
- Rasa sakit atau nyeri pada umumnya baru timbul kalau tumor sudah besar, sudah timbul borok, atau kalau sudah ada metastase ke tulang-tulang.
- Kemudian timbul pembesaran kelenjar getah bening di ketiak, bengkak (edema) pada lengan, dan penyebaran kanker ke seluruh tubuh.
Kanker payudara lanjut sangat mudah dikenali dengan mengetahui kriteria operbilitas Heagensen sebagai berikut:
- terdapat edema luas pada kulit payudara (lebih 1/3 luas kulit payudara);
- adanya nodul satelit pada kulit payudara;
- kanker payudara jenis mastitis karsinimatosa;
- terdapat model parasternal;
- terdapat nodul supraklavikula;
- adanya edema lengan;
- adanya metastase jauh;
- serta terdapat dua dari tanda-tanda locally advanced, yaitu ulserasi kulit, edema kulit, kulit terfiksasi pada dinding toraks, kelenjar getah bening aksila berdiameter lebih 2,5 cm, dan kelenjar getah bening aksila melekat satu sama lain.
Pengaruh siklus menstruasi terhadap keluhan tumor dan perubahan ukuran tumor dan perubahan ukuran tumor; kawin atau tidak; jumlah anak, disusukan atau tidak; riwayat penyakit kanker dalam keluarga; obat-obatan yang pernah dipakai terutama yang bersifat hormonal; apakah pernah operasi payudara dan obstetri-ginekologi. Hal berikut ini tergolong dalam faktor resiko tinggi kanker payudara yaitu keadaan-keadaan dimana kemungkinan seorang wanita mendapat kanker payudara lebih tinggi dari yang tidak mempunyai faktor tersebut yaitu:
- Umur lebih dari 30 tahun
- Anak pertama lahir pada usia ibu>35 tahun (2x)
- Tidak kawin (2-4 x)
- Menarche <12 tahun (1,7-4x)
- Menopause terlambat >55 tahun (2,5-5x)
- Pernah operasi tumor jinak payudara (3-5x)
- Mendapat terapi hormonal yang lama (2,5x)
- Adanya kanker payudara yang kontralateral (3-9x)
- Operasi ginekolog (3-4x)
- Radiasi dada (2-3x)
- Riwayat keluarga (2-3x)
Faktor resiko tinggi bukanlah faktor etiologi.
Stadium
Stadium penyakit kanker adalah suatu keadaan dari hasil penilaian dokter saat mendiagnosis suatu penyakit kanker yang diderita pasiennya, sudah sejauh manakah tingkat penyebaran kanker tersebut baik ke organ atau jaringan sekitar maupun penyebaran ketempat jauh Stadium hanya dikenal pada tumor ganas atau kanker dan tidak ada pada tumor jinak. Untuk menentukan suatu stadium, harus dilakukan pemeriksaan klinis dan ditunjang dengan pemeriksaan penunjang lainnya yaitu histopatologi atau PA, rontgen , USG, dan bila memungkinkan dengan CT Scan, scintigrafi dll. Banyak sekali cara untuk menentukan stadium, namun yang paling banyak dianut saat ini adalah stadium kanker berdasarkan klasifikasi sistim TNM yang direkomendasikan oleh UICC(International Union Against Cancer dari WHO atau World Health Organization) / AJCC(American Joint Committee On cancer yang disponsori oleh American Cancer Society danAmericanCollegeof Surgeons).
Pada sistem TNM
TNM merupakan singkatan dari “T” yaitu Tumor size atau ukuran tumor , “N” yaitu Node atau kelenjar getah bening regional dan “M” yaitu metastasis atau penyebaran jauh. Ketiga faktor T,N,M dinilai baik secara klinis sebelum dilakukan operasi , juga sesudah operasi dan dilakukan pemeriksaan histopatologi (PA) . Pada kanker payudara, penilaian TNM sebagai berikut :
- T (Tumor size), ukuran tumor :
- T 0 : tidak ditemukan tumor primer
- T 1 : ukuran tumor diameter 2 cm atau kurang
- T 2 : ukuran tumor diameter antara 2-5 cm
- T 3 : ukuran tumor diameter > 5 cm
- T 4 : ukuran tumor berapa saja, tetapi sudah ada penyebaran ke kulit atau dinding dada atau pada keduanya , dapat berupa borok, edema atau bengkak, kulit payudara kemerahan atau ada benjolan kecil di kulit di luar tumor utama
- N (Node), kelenjar getah bening regional (kgb) :
- N 0 : tidak terdapat metastasis pada kgb regional di ketiak / aksilla
- N 1 : ada metastasis ke kgb aksilla yang masih dapat digerakkan
- N 2 : ada metastasis ke kgb aksilla yang sulit digerakkan
- N 3 : ada metastasis ke kgb di atas tulang selangka (supraclavicula) atau pada kgb di mammary interna di dekat tulang sternum
- M (Metastasis) , penyebaran jauh :
- M x : metastasis jauh belum dapat dinilai
- M 0 : tidak terdapat metastasis jauh
- M 1 : terdapat metastasis jauh
Setelah masing-masing faktot T,N,M didapatkan, ketiga faktor tersebut kemudian digabung dan didapatkan stadium kanker sebagai berikut :
- Stadium 0 : T0 N0 M0
- Stadium 1 : T1 N0 M0
- Stadium II A : T0 N1 M0 / T1 N1 M0 / T2 N0 M0
- Stadium II B : T2 N1 M0 / T3 N0 M0
- Stadium III A : T0 N2 M0 / T1 N2 M0 / T2 N2 M0 / T3 N1 M0 / T2 N2 M0
- Stadium III B : T4 N0 M0 / T4 N1 M0 / T4 N2 M0
- Stadium III C : Tiap T N3 M0
- Stadium IV : Tiap T-Tiap N -M1.
Gambar 4. Gambaran payudara.
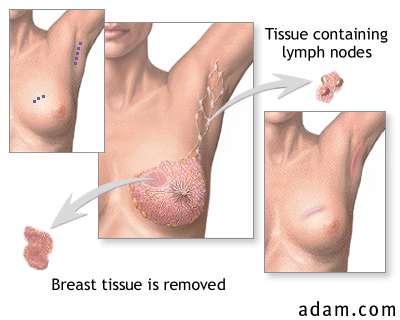
Dapat pula dilakukan pemeriksaan histopatologi. Bahan pemeriksaan diambil dengan cara :
1. Eksisional biopsi, kemudian diperiksa potong beku atau PA. Ini untuk kasus-kasus yang diperkirakan masih operabel/stadium dini.
2. Insisional biopsi; cara ini untuk kasus-kasus ganas yang sudah inoperabel/lanjut.
Cara lain yaitu dengan FNAB (Fine Needle Aspiration Biopsi). Suatu pemeriksaan sitopatologi. cara ini memerlukan keahlian khusus dalam pembacaan dan ketepatan didalam mengambil aspiratnya. Ketepatan hasil FNAB cukup tinggi di tangan yang ahli (ahli sitopatologi) dan tepat cara pengambilannya.
Gambar 5. Fine Needle Aspiration Biopsy (FNAB)
Pemeriksaan penunjang
Dua jenis alat yang digunakan untuk mendeteksi dini benjolan pada payudara adalah mammografi dan ultrasonografi (USG). Teknik yang baru adalah menggunakan Magnetic Resonance Imaging (MRI) dan nuklear skintigrafi. Mammografi adalah metode terbaik untuk mendeteksi benjolan yang tidak teraba namun terkadang justru tidak dapat mendeteksi benjolan yang teraba atau kanker payudara yang dapat dideteksi oleh USG. Mammografi digunakan untuk skrining rutin pada wanita di usia awal 40 tahun untuk mendeteksi dini kanker payudara.
Gambar 6. Gambaran mamogram dan MRI.
V. Terapi
Untuk tumor jinak payudara terapi dapat dibedakan berdasarkan jenis-jenis tumor itu sendiri.
- Papiloma Intraduktal
Eksisi lokal atau pengambilan benjolan dari payudara merupakan terapi utama. Hal ini dapat dilakukan dengan bius lokal. Apabila biopsi pada benjolan menunjukkan hasil atipikal hiperplasia pada papiloma ini, maka risiko kanker payudara meningkat dibandingkan dengan hasil penyakit proliperatif dengan atipia.
- Fibroadenoma
Pada saat FAM diketahui, diagnosis ini dikonfirmasi dengan biopsi atau analisis sitologi (sel). Biopsi tersebut dapat mengkonfirmasi adanya sel keganasan.
- Tumor Filodes Jinak
Tumor yang besar dan ganas dengan batas infiltratif mungkin membutuhkan mastektomi (pengambilan jaringan payudara). Mastektomi sebaiknya dihindari apabila memungkinkan. Apabila pemeriksaan patologi memberikan hasil tumor filodes ganas, maka re-eksisi komplit dari seluruh area harus dilakukan agar tidak ada sel keganasan yang tersisa.
Gambar 7. Insisi tumor mammae beserta KGB regional.
Untuk kanker payudara dapat dilakukan terapi :
Batasan stadium yang masih operabel/kurabel adalah stadium IIIa. Sedangkan terapi pada stadium IIIb dan IV tidak lagi mastektomi, melainkan paliatif.
Mastektomi
Mastektomi adalah operasi pengangkatan payudara.Ada3 jenis mastektomi (Hirshaut & Pressman, 1992):
- Modified Radical Mastectomy, yaitu operasi pengangkatan seluruh payudara, jaringan payudara di tulang dada, tulang selangka dan tulang iga, serta benjolan di sekitar ketiak.
- Total (Simple) Mastectomy, yaitu operasi pengangkatan seluruh payudara saja, tetapi bukan kelenjar di ketiak.
- Radical Mastectomy, yaitu operasi pengangkatan sebagian dari payudara. Biasanya disebut lumpectomy, yaitu pengangkatan hanya pada jaringan yang mengandung sel kanker, bukan seluruh payudara. Operasi ini selalu diikuti dengan pemberian radioterapi. Biasanya lumpectomy direkomendasikan pada pasien yang besar tumornya kurang dari 2 cm dan letaknya di pinggir payudara.
Tindakan operatif tergantung stadium kanker, yaitu:
- Pada stadium I dan II lakukan mastektomi radikal atau modifikasi mastektomi radikal. Setelah itu periksa KGB, bila ada metastasis dilanjutkan dengan radiasi regional dan kemoterapi ajuvan. Dapat pula dilakukan mastektomi simpleks yang harus diikuti radiasi tumor bed dan daerah KGB regional. Pada T2N1 dilakukan mastektomi radikal dan radiasi lokal didaerah tumor bed dan KGB regional. Untuk setiap tumor yang terletak pada kuadran sentral dan medial payudara harus dilakukan radiasi pada rantai KGB regional
Gambar 8. Modifikasi radikal mastektomi.
Alternatif lain pada tumor yang kecil dapat dilakukan teknik Breast Conserving Therapy, berupa satu paket yang terdiri dari pengangkatan tumor saja [tumorektomi], ditambah diseksi aksila dan radiasi kuratif [ukuran tumor <3cm] dengan syarat tertentu. Metode ini dilakukan dengan eksisi baji, reseksi segmental, reseksi parsial, kwadranektomi, atau lumpektomi biasa, diikuti dengan diseksi KGB aksila secara total.
Syarat teknik ini adalah :
- Tumor primer tidak lebih dari 2cm
- N1b kurang dari 2cm
- Belum ada metastasis jauh
- Tidak ada tumor primer lainnya
- Payudara kontralateral bebas kanker
- Payudara bersangkutan belum pernah mendapat pengobatan sebelumnya [kecuali lumpektomi]
- Tidak dilakukan pada payudara yang kecil karena hasil kosmetiknya tidak terlalu menonjol
- Tumor primer tidak terlokasi di belakang puting susu
- Pada stadium IIIa lakukan mastektomi radikal ditambah kemoterapi ajuvan, atau mastektomi simpleks ditambah radioterapi pada tumor bed dan KGB regional.
Pada stadium yang lebih lanjut, lakukan tindakan paliatif dengan tujuan:
- Mempertahankan kualitas hidup pasien agar tetap baik/tinggi dan menganggap bahwa kematian adalah proses yang normal.
- Tidak mempercepat atau menunda kematian.
- Menghilangkan rasa nyeri dan keluhan lain yang mengganggu.
Perawatan paliatif pun dilakukan berdasarkan stadium, yaitu:
- Pada stadium IIIb dilakukan biopsi insisi, dilanjutkan radiasi. Bila residu tidak ada, tunggu. Bila relaps, tambahkan dengan pengobatan hormonal dan kemoterapi. Namun, bila residu setelah radiasi tetap ada, langsung diberikan pengobatan hormonal sebagai berikut :
- Pada pasien premenopause dilakukan oofarektomi bilateral.
- Pada pasien sudah 1-5 tahun menopause periksa efek estrogen. Bila positif lakukan seperti [a]. bila negatif, lakukan seperti [c]. Observasi selama 6-8 minggu. Bila respon baik, teruskan terapi, tetapi bila respon negatif dilakukan kemoterapi dengan CMF [CAF] minimal 12 siklus selama 6 minggu.
- Pada pasien pasca menopause lakukan terapi hormonal inhibitif/aditif.
- Pada stadium IV
- Pada pasien pre menopause dilakukan oofarektomi bilateral. Bila respon positif, berikan aminoglutetimid atau tamofen. Bila relaps atau respon negatif, berikan CMF/CAF.
- Pada pasien sudah 1-5 tahun menopause, periksa efek estrogen. Efek estrogen dapat diperiksa dengan estrogen/progesteron reseptor [ER/PR]. Bila positif, lakukan seperti [a]. Bila negatif lakukan seperti [c].
- Pada pasien pasca menopause berikan obat-obat hormonal seperti tamoksifen, estrogen, progesteron dan kortikosteroid.
Keterangan C=cyclophosphamide, M=methotrexate, F= 5-fluorourasil.
Radiasi
Penyinaran/radiasi adalah proses penyinaran pada daerah yang terkena kanker dengan menggunakan sinar X dan sinar gamma yang bertujuan membunuh sel kanker yang masih tersisa di payudara setelah operasi (Denton, 1996). Efek pengobatan ini tubuh menjadi lemah, nafsu makan berkurang, warna kulit di sekitar payudara menjadi hitam, serta Hb dan leukosit cenderung menurun sebagai akibat dari radiasi.
Kemoterapi
Kemoterapi adalah proses pemberian obat-obatan anti kanker dalam bentuk pil cair atau kapsul atau melalui infus yang bertujuan membunuh sel kanker. Tidak hanya sel kanker pada payudara, tapi juga di seluruh tubuh (Denton, 1996). Efek dari kemoterapi adalah pasien mengalami mual dan muntah serta rambut rontok karena pengaruh obat-obatan yang diberikan pada saat kemoterapi.
VI. Prognosis
Untuk kelainan payudara jinak, prognosis nya adalah baik. Sedangkan untuk prognosis kanker payudara ditentukan oleh:
1. Staging [TNM}
Semakin dini semakin baik prognosisnya
Stadium I : 5-10 tahun 90-80%
Stadium II : 70-50%
Stadium III : 20-11%
Stadium IV : 0%
Untuk stadium 0 : 96,2%
2. Jenis histopatologi keganasan
Karsinoma insitu mempunyai prognosis yang baik dibandingkan dengan karsinoma yang sudah invasif.
Suatu kanker payudara yang disertai gambaran peradangan dinamakan mastitis karsinomatosa, ini mempunyai prognosis yang sangat buruk. Harapan hidup 2 tahun hanya ± 5%. Tepat tidaknya tindakan terapi yang diambil berdasarkan staging sangat mempengaruhi prognosis.
VII. Pencegahan
Pada prinsipnya, strategi pencegahan dikelompokkan dalam tiga kelompok besar, yaitu pencegahan pada lingkungan, pada pejamu, dan milestone. Hampir setiap epidemiolog sepakat bahwa pencegahan yang paling efektif bagi kejadian penyakit tidak menular adalah promosi kesehatan dan deteksi dini. Begitu pula pada kanker payudara, pencegahan yang dilakukan antara lain berupa:
Pencegahan primer
Pencegahan primer pada kanker payudara merupakan salah satu bentuk promosi kesehatan karena dilakukan pada orang yang “sehat” melalui upaya menghindarkan diri dari keterpaparan pada berbagai faktor risiko dan melaksanakan pola hidup sehat.
Pencegahan sekunder
Pencegahan sekunder dilakukan terhadap individu yang memiliki risiko untuk terkena kanker payudara. Setiap wanita yang normal dan memiliki siklus haid normal merupakan populasi at risk dari kanker payudara. Pencegahan sekunder dilakukan dengan melakukan deteksi dini. Beberapa metode deteksi dini terus mengalami perkembangan. Skrining melalui mammografi diklaim memiliki akurasi 90% dari semua penderita kanker payudara, tetapi keterpaparan terus-menerus pada mammografi pada wanita yang sehat merupakan salah satu faktor risiko terjadinya kanker payudara. Karena itu, skrining dengan mammografi tetap dapat dilaksanakan dengan beberapa pertimbangan antara lain:
- Wanita yang sudah mencapai usia 40 tahun dianjurkan melakukan cancer risk assessement survey.
- Pada wanita dengan faktor risiko mendapat rujukan untuk dilakukan mammografi setiap tahun.
- Wanita normal mendapat rujukan mammografi setiap 2 tahun sampai mencapai usia 50 tahun.
Foster danConstantamenemukan bahwa kematian oleh kanker payudara lebih sedikit pada wanita yang melakukan pemeriksaan SADARI (Pemeriksaan Payudara Sendiri) dibandingkan yang tidak. Walaupun sensitivitas SADARI untuk mendeteksi kanker payudara hanya 26%, bila dikombinasikan dengan mammografi maka sensitivitas mendeteksi secara dini menjadi 75%.
Dengan mengetahui adanya faktor resiko pada seseorang diharapkan agar ia lebih dewasa terhadap kelainan-kelainan yang ada pada payudara, baik dengan rutin melakukan SADARI maupun secara periodik memeriksakan kelainan payudara atau tanpa kelainan kepada dokternya. Dan bagi dokter perlu melakukan pemeriksaan fisik yang baik dan legeartis dan melakukan mammografi pada penderita dengan faktor high-risk tersebut.
Sebaiknya pemeriksaan SADARI dilakukan sehabis mandi selesai masa menstruasi. Sebelum menstruasi payudara agak membengkak sehingga menyulitkan pemeriksaan.
Pemeriksaan Payudara Sendiri (SADARI)
Tujuan dari pemeriksaan payudara sendiri adalah mendeteksi dini apabila terdapat benjolan pada payudara, terutama yang dicurigai ganas, sehingga dapat menurunkan angka kematian. Meskipun angka kejadian kanker payudara rendah pada wanita muda, namun sangat penting untuk diajarkan SADARI semasa muda agar terbiasa melakukannya di kala tua. Wanita premenopause (belum memasuki masa menopause) sebaiknya melakukan SADARI setiap bulan, 1 minggu setelah siklus menstruasinya selesai.
Cara melakukan SADARI adalah :
- Wanita sebaiknya melakukan SADARI pada posisi duduk atau berdiri menghadap cermin
- Pertama kali dicari asimetris dari kedua payudara, kerutan pada kulit payudara, dan puting yang masuk
- Angkat lengannya lurus melewati kepala atau lakukan gerakan bertolak pinggang untuk mengkontraksikan otot pektoralis (otot dada) untuk memperjelas kerutan pada kulit payudara
- Sembari duduk / berdiri, rabalah payudara dengan tangan sebelahnya
- Selanjutnya sembari tidur, dan kembali meraba payudara dan ketiak
- Terakhir tekan puting untuk melihat apakah ada cairan
Gambar 4. Pemeriksaan sadari.
Pencegahan tertier
Pencegahan tertier biasanya diarahkan pada individu yang telah positif menderita kanker payudara. Penanganan yang tepat penderita kanker payudara sesuai dengan stadiumnya akan dapat mengurangi kecatatan dan memperpanjang harapan hidup penderita. Pencegahan tertier ini penting untuk meningkatkan kualitas hidup penderita serta mencegah komplikasi penyakit dan meneruskan pengobatan. Tindakan pengobatan dapat berupa operasi walaupun tidak berpengaruh banyak terhadap ketahanan hidup penderita. Bila kanker telah jauh bermetastasis, dilakukan tindakan kemoterapi dengan sitostatika. Pada stadium tertentu, pengobatan diberikan hanya berupa simptomatik dan dianjurkan untuk mencari pengobatan alternatif.
DAFTAR PUSTAKA
- R. Sjamsuhidajat & Wim de Jong : Omphalocele dalam Buku Ajar Ilmu Bedah, EGC, 2003; hal. 387-402
- Schwartz, Shires, Spencer : Omphalocele dalam Inti Sari Prinsip-Prinsip Ilmu Bedah, EGC, 1995; hal. 227-236
- Sabiston DC : BukuAjar Bedah, Bagian 2, EGC, 1994
- Bagian Ilmu Bedah FKUI / RS Dr. Cipto Mangunkusumo : Kumpulan Kuliah Ilmu Bedah FKUI, 1994; hal.322-341
- Panduan Pelayanan Medis Departemen Ilmu Bedah, RSCM, Jakarta. 2005. Hal 55-56
- 6. www.bidadariku.com/idpayudara2.php?kode=90
- http:// www.enwikipedia.org/wiki/Kanker_payudara
- www.klikdokter.com/illness/detail/172
DAMPAK UU PRAKTIK KEDOKTERAN TERHADAP RUMAH SAKIT DAN DOKTER / LAW IMPACT ON THE PRACTICE OF MEDICINE TO DOCTOR AND HOSPITAL
DAMPAK UU PRAKTIK KEDOKTERAN
TERHADAP
RUMAH SAKIT DAN DOKTER.
Oleh
Herry S Yudha Utama,dr,SpB,FInaCS
Ketentuan hukum praktik kedokteran, sudah banyak diatur dalam berbagai produk perundang-undangan; antara lain UU No. 23 Tahun 1992 Tentang Kesehatan, PP No. 32 Tahun 1996 Tentang Tenaga Kesehatan . Disamping itu masih ada lagi peraturan dalam bentuk Permenkes, yang sering dipersoalkan dari aspek yuridisnya karena Perme(kes) tidak termasuk khierargi perundang undangan Indonesia . Akan tetapi ”lucu”nya Undang undang Praktektek kedokteran ( UUPK )Nomor 29 tahun 2004 mengamanahi agar dilengkapi oleh permen( pasal 43 UUPK) sehingga muncullah permen(kes) nomor 1419/menkes/per/X/2005 tentang Penyelenggaraan (harusnya pelaksanaan ) Praktik Dokter dan dokter gigi yang sekaligus menghapus permenkes nomor 916/menkes/per/VII/1997,Ke”lucu”an ini mungkin merupakan salah satu celah kekaburan dalam pelaksanaannya nanti. Tetapi walaupun begitu karena UUPK sudah disahkan dan diundangkan melalui Lembaran negara RI no 116 tahun 2004 maka mau tidak mau sudah mengikat pada para pihak dengan segala kekurangan dan kelebihannya. Salah satu kekurangan dari peraturan-peraturan tersebut diatas adalah belum mampu menjawab semua tantangan dan persoalan yang muncul berkaitan dengan pelaksanaan praktek kedokteran, masih belum terintegrasi dengan baik, serta belum jelas bentuk pengaturan serta pengawasannya dan belum optimal dalam memberdayakan potensi profesi serta institusi yang terkait.
Bagaimanakah pelaksanaan UUPK nantinya?
Sering hukum ketinggalan oleh keadaan subjek dan objek yang di urusnya. Masyarakat sekarang menurut dr. Sofwan :
- Semakin memahami hak-haknya, namun sayangnya kurang diimbangi oleh peningkatan pemahaman mengenai logika medis dan logika hukum, sehingga akibatnya semua bentuk adverse event digeneralisasi sebagai kasus malpraktek. (Adverse event adalah kejadian tak sesuai harapan yang lebih disebabkan oleh intervensi medis daripada oleh penyakitnya sendiri dan bersifat injury).
- Semakin litigious (gemar menuntut dan menggugat rumah sakit atau dokter).
- Smakin memandang dokter bukan sebagai partnership dalam mengatasi problem kesehatannya.
- Semakin menerima konsep Hak Asasi Manusia sebagai acuan bagi penentuan kebijakan dibidang sosial dan hukum
- Semakin tinggi penghargaannya terhadap prinsip-prinsip konsumeris-me, antara lain prinsip “he who pays the piper calls the tune” (siapa membayar pengamen suling maka dialah yang menentukan nadanya atau lagunya).
Dunia kedokteran sendiri, dalam beberapa dekade belakangan ini, juga mengalami berbagai perubahan yang cukup berarti, antara lain :(dr.Sofwan) .
1. Bertambah pesatnya kemajuan ilmu dan teknologi (sebagai akibat berubahnya dunia kedokteran menjadi research oriented) sehingga memunculkan medical paradoxes (yaitu apa yang dahulu mustahil sekarang menjadi mungkin dan apa yang dahulu dianggap asymptomatic medical condition dan risk sekarang dianggap sebagai penyakit sehingga akibatnya semakin sulit membedakan illnesses dan non-illnesses) serta munculnya technological compulsion (“if we can do, let do it”).
- 2. Terjadi pergeseran nilai akibat conceptual transformation dari teknologi maju serta munculnya “the slippery slope argument” guna dijadikan alasan pembenar bagi tindakan medis yang ethically questionable.
- Sikap paternalistik dalam hubungan terapetis mengalami degradasi.
- Adanya intervensi konsep-konsep hukum dalam praktek kedokteran.
- Prinsip-prinsip konsumerisme mulai mengganggu otonomi profesi.
kehadiran UU Praktek Kedokteran patut disambut dengan terbuka (walaupun masih banyak kekurangan-kekurangannya) mengingat fungsinya yang amat penting dalam menciptakan praktik kedokteran yang berkualitas, aman, tertib dan teratur sehingga diharapkan mampu melindungi semua pihak. Masyarakat sebagai pengguna layanan medis ;yang tentunya awam tentang masalah kedokteran harus dilindungi kepentingan serta hak-haknya(how to protect patient) dan dokter sebagai pemberi layanan kesehatan juga perlu dilindungi martabat, kehormatan dan sekaligus hak-haknya. Kesemuanya ini akan dapat terwujud apabila UU Praktik Kedokteran itu sendiri mampu menghadirkan nilai-nilai yang dapat memberi efek perlindungan bagi semua pihak; antara lain nilai keadilan, keseimbangan, kejujuran, moralitas, kepastian, kemanfaatan dan sebagainya.
Sejauh ini penafsiran terhadap UU Praktik Kedokteran yang baru disahkan pemberlakuannya 6 0ktober 2005 tersebut memenuhi nilai-nilai tadi, ada baiknya kita kaji kembali secara seksama, sebab banyak kalangan LSM Kesehatan yang menilai UU Praktek Kedokteran lebih banyak menguntungkan para dokter dan dokter gigi ketimbang masyarakat Benarkah penilaian mereka? Apakah justru tidak sebaliknya, yakni sangat merugikan para dokter dan dokter gigi? Lalu bagaimana halnya dengan pelaku pengobatan alternatif (kedokteran tradisional) yang samasekali tidak tersentuh oleh UU Praktek Kedokteran (baik dari aspek pengaturan, pengawasan dan pembinanaannya) sehingga undang-undang ini terkesan menganakemaskan mereka dan menganaktirikan kalangan medis?
Sebenarnya dengan diundangkannya UU Praktek Kedokteran ini maka sebenarnya merupakan preseden buruk mengingat ide ketika UU Kesehatan dirancang adalah untuk menyatukan berbagai aturan di bidang kesehatan yang tersebar (diversifikasi) di berbagai produk perundang-undangan (UU Tentang Pokok-Pokok Kesehatan, UU Tenaga Kesehatan, UU Kesehatan Jiwa, UU Farmasi, UU Kesehatan Kerja, UU Higiene dan Sanitasi, UU Wabah dan masih banyak lagi). Mestinya tentang praktek kedokteran (juga tentang Sarana Kesehatan termasuk rumah sakit) diatur saja dalam Peraturan Pemerintah sebagaimana diamanatkan oleh UU Kesehatan. Dengan diundang-kannya UU Praktek Kedokteran (rencananya juga UU Rumah Sakit) sehingga sebelumnya sudah berhasil disatukan kedalam UU Kesehatan, malah dipecah-pecah lagi seperti sebelumnya.
Sebenarnya UU Praktek Kedokteran (juga UU Kesehatan) menyatakan bahwa orang yang hendak melakukan praktik berlandaskan ilmu kedokteran harus memiliki kewenangan ( maka sebenarnya hal ini merupakan subject matter dari hukum publik karena ada kepentingan publik yang perlu dilindungi. Tetapi jika dokter sudah memiliki kewenangan (baca: memilik Lisensi atau STR) dan bermaksud bekerja sebagai profesional di salah satu rumah sakit maka mestinya ia tidak perlu lagi meminta ijin kepada otoritas kesehatan daerah (public bureaucrat) dalam bentuk SIP mengingat masalah hubungan antara dokter dan rumah sakit tersebut merupakan subject matter dari hukum privat. Dengan ada sanksi pidana jelas mengaburkan masalah administrasi jadi masalah kriminal sehingga terjadi kriminalisasi urusan praktik kedokteran ini secara berlebihan.
SELAYANG UU PRAKTIK KEDOKTERAN
PRAKTIK KEDOKTERAN :
RANGKAIAN KEGIATAN YANG DILAKUKAN DOKTER TERHADAP PASIEN DALAM MELAKSANAKAN UPAYA KESEHATAN
PROFESI KEDOKTERAN : PEKERJAAN KEDOKTERAN YANG DILAKSANAKAN BERDASARKAN KEILMUAN, KOMPETENSI YANG DIPEROLEH MELALUI PENDIDIKAN BERJENJANG, KODE ETIK YANG BERSIFAT MELAYANI MASYARAKAT. Ps. 1 (11) UU No. 29 Th. 2004
Kewajiban dokter dan dokter gigi punya STR (ps 29 ) . PELAKSANAAN PRAKTIK dan kewenangan dokter ( pasal 35) . Dokter harus punya SIP ( pasal 36 ).
PS. 39 UU NO. 29 TH. 2004 :
PRAKTIK KEDOKTERAN DISELENGGARAKAN BERDASARKAN PADA KESEPAKATAN ANTARA DOKTER DENGAN PASIEN DALAM UPAYA PEMELIHARAAN KESEHATAN, PENCEGAHAN PENYAKIT, PENINGKATAN KESEHATAN, PENGOBATAN PENYAKIT, DAN PEMULIHAN KESEHATAN
PIMPINAN SARANA PELAYANAN KESEHATAN DILARANG MENGIZINKAN DOKTER YANG TIDAK MEMILIKI SIP UNTUK MELAKUKAN PRAKTIK KEDOKTERAN DI SARANA PELAYANAN KESEHATAN TERSEBUT.(ps 42)
STANDAR PELAYANAN : PS. 44 : DOKTER DALAM MENYELENGGARAKAN PRAKTIK KEDOKTERAN WAJIB MENGIKUTI STANDAR PELAYANAN KEDOKTERAN. PERSETUJUAN TINDAKAN KEDOKTERAN
(INFORMED CONSENT)
PS. 45 : SETIAP TINDAKAN KEDOKTERAN YANG AKAN DILAKUKAN OLEH DOKTER TERHADAP PASIEN HARUS MENDAPAT PERSETUJUAN.
PS. 50 : HAK DOKTER : MEMPEROLEH PERLINDUNGAN HUKUM SEPANJANG MELAKSANAKAN TUGAS SESUAI SP DAN SPO; MEMBERIKAN PELMED MENURUT SP DAN SPO; MEMPEROLEH INFORMASI LENGKAP & JUJUR DARI PASIEN DAN/ATAU KELUARGANYA;. MENERIMA IMBALAN JASA.
PS. 52 : HAK PASIEN : DAPAT PENJELASAN LENGKAP TTG TINDAKAN MEDIS; MINTA PENDAPAT DOKTER LAIN; DAPAT PELAYANAN SESUAI KEBUTUHAN MEDIS; TOLAK TINDAKAN MEDIS; DAPAT ISI REKAN MEDIS.
PS. 51 : KEWAJIBAN DOKTER : BERIKAN PELMED SESUAI SP, SPO, KEBUTUHAN MEDIS PASIEN;
RUJUK PASIEN KE DR LAIN YG PUNYA KEAHLIAN LBH BAIK; RAHASIAKAN TTG PASIEN , JUGA STLH MENINGGAL; LAKUKAN PERTLGAN DARURAT A.D KEMANUSIAAN; TAMBAH ILPENG & IKUTI PERKEMBGAN IL. KEDOKTR.
PS. 53 : KEWAJIBAN PASIEN : BERIKAN INFORM LKP & JJR TTG MSLH KESNYA; PATUHI NASIHAT & PETUNJUK DR; PATUHI KETENTUAN DI SARANA KESEHATAN; BERIKAN IMBALAN JASA..
Ps 75-80 : tentang ketentuan pidana.
IMPLIKASI UU PRAKTEK KEDOKTERAN
1. Terhadap Dokter.
UU Praktek Kedokteran menimbulkan implikasi serta memiliki sanksi yang berat sehingga harus direspon secara baik oleh setiap dokter yang melakukan praktik kedokteran, baik di sarana kesehatan maupun diluar sarana kesehatan; antara lain:
1. Harus memiliki sertifikat KOMPETENSI dari kolegium.
2. Harus memiliki STR (LISENSI) dari Konsil Kedokteran Indonesia.
3. Harus selalu MENJAGA kompetensinya dengan terus menerus mengi-
kuti pendidikan berkelanjutan.
4.harus memperbarui STR (LISENSI) yang habis masa berlakunya.
5. Harus punya SIP jika ingin praktik swasta perorangan.
6. Dalam menjalankan praktik harus selalu:
a. Memenuhi Standar Pelayanan yang berlaku.
b. Menjalankan prosedur Informed Consent yang benar.
c. Melaksanakan manajemen Rekam Medis dengan baik.
d. Menjaga Rahasia Kedokteran.
e. Menghormati semua Hak Pasien.
7. harus memasang plang praktek.
Seharusnya dari semua kewajiban diatas tidak perlu ada sangsi pidana. Harusnya sanksi administratif. Sayang di UUPK sudah terlanjur ada ketentuan pidana bagi urusan administratif’
Sebagaimana kita ketahui,secara umum Kompetensi itu bisa diartikan sebagai kondisi atau persyaratan agar dapat melaksanakan tugas dan menjalankan peran (the condition of being capable atau the capacity to perform task or role). Aspek-aspek yang harus dikuasai agar dapat melaksanakan tugas dan perannya sebagai seorang dokter menurut New South Wales Medical Board adalah:
- 1. Clinical judgment.
- 2. Medical knowledge.
- 3. Clinical skill.
- 4. Humanistic quality.
- 5. Communication skill.
Dengan menguasai aspek-aspek tersebut diatas maka dokter akan dapat menjalankan perannya sebagai:
1. Medical Expert.
2. Professional.
3. Communicator.
4. Health Advocate.
5. Scholar.
6. Collaborator.
7. Manager.
B. Implikasi Terhadap Rumah Sakit.
Ketentuan ketentuan UU Praktek Kedokteran juga memberikan implikasi kepada rumah sakit, antara lain:
1. Hanya boleh mempekerjakan dokter berlisensi (STR).
Guna menjaga mutu safety, Konsil perlu membatasi jumlah penggunaan STR untuk bekerja di berapa Sarana Kesehatan. Tentunya dengan mempertimbangkan berbagai variabel (misalnya jenis lisensi yakni dokter umum atau spesialis, fungsinya yaitu sebagai consultant only atau consultant with management, kondisi daerah dan sebagainya).
2. Memberikan Clinical Privilege sesuai kompetensi yang dimiliki dokter.
3. Memfasilitasi agar dokter selalu melaksanakan layanan kesehatan sesuai standar pelayanan.
4. Melaksanakan :
a. Manajemen Informed Consent yang benar.
b. Manajemen Rekam Medik yang baik dan rapi.
c. Manajemen Rahasia Kedokteran yang tertib.
d. Manajemen Kendali Mutu (Audit Medik dsbnya).
5. Memfasilitasi terlaksananya semua Hak Pasien.
6. Melakukan tindakan korektif terhadap dokter yang pelanggaran.
dilapangan Dampak yang kemungkinan timbul terhadap intitusi kesehatan:
1 kekurangan relatif tenaga dokter dan dokter gigi secara umum.
2. kekurangan relatif tenaga dokter dan dokter gigi dengan kompetensi khusus (spesialis/super spesialis). Dalam hal ini permenekes melalui pasal 7 memberi peluang : untuk kepentingan kedinasan ,dinas kesehatan bisa menugaskan . selama 3 bulan dan dapat diperpanjang. Ada beberapa pendapat mengenai pasal ini ada yang berpendapat dinas kesehatan bisa langsung menunjuk dokter untuk bekerja di sarana kesehatan baik kepunyaan pemerintah maupun swasta. Tetapi ada yang berpandangan itu hanya untuk sarana kesehatan pemerintah karena ada kata ”untuk kepentingan kedinasan” yang artinya tidak boleh untuk urusan privat. Saran penulis untuk para pimpinan IDI dan dinas Kesehatan jangan terlalu berani dulu membuat surat tugas sebelum ada kepastian hukumnya. Karena dengan permenkes yang tidak jelas maka aparat hukum akan kembali ke pasal di undang-undangnya pasal 36 dan 42 tentang kewajiban mempunyai SIP dan pasal sanksi(pasal 75-80) Sehingga nantinya dokternya atau pimpinan rumah sakitnya yang akan jadi korban.
3. perubahan dalam pengaturan penerimaan dokter dan pola pengendalian dokter dan dokter gigi di rumah sakit. Pemerataan akan bisa tercapai dengan keharusan kaderisasi SDM dokter bila sarana kesehatan tidak ingin ketinggalan.
4. Diperlukannya penerapan prinsip-prinsip kehati-hatian di rumah sakit sehingga kalau berlebih akan menyebabkan pasive medicine
5. Dokter akan lebih konsen melaksanakan kegiatan menjaga mutu melalui audit medis dan penggunaan penunjang untuk diagnostik sehingga bisa menyebabkan naiknya biaya pengobatan.
Ketentuan mengenai pembatasan jumlah tempat praktik bisa berakibat positive dan negative, positivenya peluang digunakannya tenaga medis muda sehingga bisa berkembang dan perekrutan tenaga medis asing akan banyak dilirik rumah sakit, dokter di rumah sakit memiliki banyak waktu dalam menyelenggarakan pelayanan medis sehingga memungkinkan meningkatnya kualitas pelayanan dan waktu yang adapun bisa untuk meningkatkan dan mengembangkan ilmu yang dimilikinya (waktu tidak habis dijalan).
==============================================================
Penulis adalah seorang dokter specialis bedah, lulusan pasca sarjana program S2 Hukum kesehatan Univ. Soegija Pranata. Semarang. E-mail : herrysyu@gmail.com
HOSPITAL BYLAWS DI INDONESIA (STATUTA RUMAH SAKIT)
HOSPITAL BYLAWS DI INDONESIA
( PENELITIAN KEPUSTAKAAN )
OLEH :
Dr.HERRY SETYA YUDHA UTAMA, SpB,MHKes,FInaCS
CIREBON 2008
BAB I
PENDAHULUAN
1. LATAR BELAKANG
Rumah sakit merupakan suatu organisasi yang sangat berbeda dan sangat unik dibandingkan dengan institusi-institusi lainnya. Organisasi rumah sakit sangat rumit , dikarenakan mengatur semua kebijakan dan kegiatan yang terdiri dari satuan kerja yang berbeda dalam peran, tugas dan tanggung jawabnya, namun harus bekerjasama dalam melaksanakan kegiatan pelayanan kesehatan yang komprehensif di rumah sakit[1]. Dokter dan rumah sakit berperan sebagai pemberi jasa pelayanan kesehatan, sedangkan pasien berperan sebagai penerima jasa pelayanan kesehatan. Pelaksanaan hubungan antara dokter, pasien dan rumah sakit selalu diatur dengan peraturan-peraturan tertentu supaya terjadi keharmonisan dalam melaksanankan hubungan. Peraturan-peraturan ini dituangkan dalam aturan main yang dibentuk di rumah-sakit khusus untuk kepentingan rumah sakit yang bersangkutan[2] .
Hubungan dokter dan pasien, hubungan dokter dan rumah sakit dan hubungan pasien dengan rumah sakit, dilihat dari hubungan hukumnya merupakan saling sepakat untuk mengikatkan diri dalam melaksanakan pengobatan yang dikenal sebagai perikatan (Verbentenis). Pada umumnya perikatan yang digunakan sebagai hubungan hukum diatas merupakan perikatan ikhtiar (inspanning verbentenis) yang merupakan upaya seoptimal mungkin untuk mencapai pelayanan kesehatan bagi pasien yang diobati, bukan merupakan perikatan hasil (resultaat verbentenis).
Untuk melindungi pasien dan masyarakat yang membutuhkan pengobatan dan dalam menghindari pelanggaran, kelalaian terhadap kewajiban pelayanan oleh dokter dan rumah sakit.
Rumah sakit harus mempunyai berbagai aturan dalam melindungi pasien dari praktek rumah sakit yang yang tidak laik beroperasi, melindungi tenaga kesehatan dari bahaya yang ditimbulkan oleh rumah sakit, melindungi masyarakat dari dampak lingkungan rumah sakit, mengendalikan fungsi rumah sakit kearah yang benar, meningkatkan mutu rumah sakit, menselaraskan layanan di rumah sakit dengan program pemerintah dalam bidang kesehatan dan lain – lain.
Peraturan rumah sakit harus memenuhi berbagai kriteria antara lain dapat menjawab semua tantangan yang muncul dalam praktek kedokteran di era globalisasi, dapat menjawab semua tantangan yang muncul dalam pengelolaan rumah sakit, bentuk pengaturannya yang terintegrasi dengan baik, bentuk pengawasan dan pembinaannya jelas dan mengoptimalkan kinerja dalam memberdayakan potensi profesi serta institusi-institusi terkait[3].
Oleh karena itu di rumah-sakit diperlukan adanya suatu pedoman sebagai Peraturan untuk menjalankan aturan main internal yang berlaku.di rumah-sakit ada tiga satuan fungsional yang suka disebut tiga pilar yakni pemilik atau yang mewakili pemilik, direksi dan staf medis, hal ini harus ada yang mengatur dengan baik sehingga Rumah sakit bisa memiliki good governance antara Corporate Governance dan clinical Governance[4], dari itu pemerintah mengeluarkan Peraturan Menteri Kesehatan RI nomor 772/Menkes/SK/VI/2002 tentang Pedoman Peraturan Internal Rumah Sakit (Statuta Rumah-Sakit atau Hospital bylaws). Juga Keputusan Menteri Kesehatan Republik Indonesia Nomor 631/MENKES/SK/IV/2005 tentang Pedoman Peraturan internal Staf Medis (Medical Staff bylaws) di rumah sakit[5] .
Satu dekade ke belakang,kerancuan pemahaman istilah dan pengertian hospital bylaws masih banyak terjadi di Indonesia tercinta ini, sehingga jangankan sudah semua rumah sakit di Indonesia telah mempunyai hospital bylaws ,memahami yang benar saja belum banyak. Pada hal hospital bylaws sangat penting dalam roda kehidupan perumah sakitan.
Sekarang insan perumah-sakitan sudah cukup banyak yang memahami Terminologi hospital bylaws sehingga tidak lagi dipahami secara rancu sebagai segala macam bentuk peraturan internal yang ada di atau yang dibuat oleh rumah sakit, melainkan sudah dibatasi hanya pada peraturan dasar atau anggaran dasarnya saja. Oleh sebab itu terminologi hospital bylaws perlu dibedakan dengan terminologi rule and regulation dalam banyak hal; antara lain dalam hal materi (substansi) serta badan (otoritas) yang punya kewenangan mengesahkannya.
Jika materi hospital bylaws masih berisi prinsip-prinsip yang bersifat umum (general principles) maka rule and regulation sudah mulai memuat hal-hal yang lebih bersifat spesifik bagi kebutuhan implementasi dari prinsip-prinsip umum yang tercantum dalam hospital bylaws. Bila hospital bylaws harus disahkan oleh governing board[6] atau badan yang setara dengannya (sebagai pemegang otoritas tertinggi yang mewakili pemilik) maka rule and regulation cukup oleh eksekutif (yaitu komponen rumah sakit yang bertanggungjawab terhadap manajemen keseharian). Ibarat hospital bylaws itu sebuah undang-undang maka rule and regulation merupakan peraturan pelaksanaannya agar undang-undang (yang masih bersifat abstrak, umum dan pasif) menjadi lebih operasional guna menyelesaikan berbagai tugas dan permasalahan nyata di rumah sakit.
Konkritnya, apabila didalam hospital bylaws tertulis ketentuan yang memberikan kewenangan kepada eksekutif rumah sakit untuk menetapkan hak klinik (clinical privilege)[7] kepada setiap anggauta staf klinik yang bergabung dalam rumah sakit ditambah dengan aturan-aturan lain serta kode etik profesi supaya sesuai standar[8] maka ketentuan dalam peraturan dasar tadi perlu ditindaklanjuti oleh pihak eksekutif dengan membuat rule and regulation tentang tatalaksana pemberian hak itu untuk dijadikan pedoman operasional. Dan tentunya rule and regulation yang berkaitan dengan staf klinik tersebut tidak boleh bertentangan dengan ketentuan dalam hospital bylaws mengingat peraturan yang terakhir inilah yang akan dimenangkan manakala terjadi konflik antara pihak-pihak yang terkait.
Selain materinya tidak boleh bertentangan, tatalaksana pembuatan rule and regulation itu sendiri juga tidak boleh menyalahi pedoman pembuatan yang ada dalam hospital bylaws. Oleh sebab itu didalam hospital bylaws seyogyanya juga dicantumkan pasal-pasal yang berisi prinsip-prinsip umum yang harus dipatuhi oleh eksekutif dalam pembuatan rule and regulation; misalnya tentang siapa saja yang boleh mengajukan rancangan (draft) dan siapa yang diberi kewenangan mengesahkannya, kapan mulai berlaku, untuk setiap berapa lama ditinjau ulang dan direvisi serta siapa saja yang boleh mengusulkan amendemen.
Masalahnya sekarang ialah, bagaimana merumuskan hospital bylaws yang baik dan benar agar supaya anggaran dasar atau peraturan dasar tersebut dari sudut yuridis-formal efektif? Tentu saja membuat hospital bylaws tidak semudah yang kita inginkan , banyak sekali ”luka liku”nya.[9]
Pelayanan kesehatan di rumah sakit makin berkembang terus dengan bertambahnya berbagai macam spesialisasi kedokteran. Hal ini bila tidak diatur dengan benar akan menyebabkan persinggungan tajam diantara pemilik , pihak manajemen,staf medis, tenaga kesehatan lain dan pasien yang dapat menurunkan citra pelayanan kesehatan di rumah sakit tersebut.
Peraturan Internal tentang staf medis,dan peraturan interen lainnya di rumah sakit harus dibuat untuk menghindarkan berbagai masalah yang akan muncul dari semua aspek satuan fungsional baik dari hubungan dengan direksi, antara staf medis, tenaga kesehatan lainnya dan pasien,tentu saja harus mengacu kepada peraturan induknya yaitu Hospital bylaws. Di indonesia berkembang berbagai rumah sakit dengan berbagai status kepemilikannya. Secara garis besar rumah sakit di Indonesia bisa dibagi 2 yaitu rumah sakit yang dikelola oleh Pemerintah dan jajarannya dan rumah-sakit yang dioperasionalkan oleh pihak swasta. Tentu saja ada perbedaan antara Hospital bylaws di rumah-sakit pemerintah[10] dengan rumah sakit swasta ;bukan dari materinya secara legeartis tetapi perbedaan dari subtansinya yaitu karena :
1. Faktor kepemilikan rumah sakit dan status Badan Hukumnya.
2. Model Governing Board atau Governing Body[11] atau Dewan pembina/Penyantun.
3. Visi dan misinya.
4. Perbedaan struktur organisasinya dan Corporate Culturnya.
5. Model organisasi Komite Medik yang dibentuk,peran,tugas dan kewenangan.
6. Status Kepegawaian staff Medis (dokternya).
7. Tipe rumah-sakitnya
2. PERUMUSAN MASALAH
1. Apakah ada perbedaan antara hospital Bylaws di rumah-sakit pemerintah dengan rumah sakit swasta?
2. Apa saja factor penyebab perbedaan antara hospital Bylaws di rumah-sakit pemerintah dengan rumah sakit swasta?
3. Mengapa terjadi perbedaan antara hospital Bylaws di rumah-sakit pemerintah dengan rumah sakit swasta?
3. TUJUAN PENELITIAN
Untuk mendapatkan gambaran Hospital bylaws yang baik dan benar sehinggga menjadi acuan bagi rumah sakit- rumah sakit lainnya yang sejenis sehingga dapat meningkatkan mutu perumah sakitan di Indonesia.
BAB II
KERANGKA PEMIKIRAN
Tulisan ini terdiri dari 207 halaman, bila berminat membacanya, silahkan menghubungi penulis
[1] . White, The Hospital Medical staff ,Delmar Publishers,AlbanyNew York,1997.
[2] Sofwan Dahlan, “Hukum Kesehatan, Rambu-rambu bagi Profesi Dokter”, ed. 3, Badan Penerbit Universitas Dipenogoro, Semarang 2005.
[3] C. Vincent et All, Medical Accidents,OxfordUniversity Press,London,1993.
[4] Samsi Jacobalis,Model Penyusunan Hospital Bylaws untuk RS di Indonesia, Lokakarya Hospital Bylaws I ,PERSI cab. Jawa Tengah,Semarang ,maret 2002.
[5] Baca Peraturan Menteri Kesehatan RI nomor 772/Menkes/SK/VI/2002 tentang Pedoman Peraturan Internal Rumah Sakit (Statuta Rumah-Sakit atau Hospital bylaws). Juga Keputusan Menteri Kesehatan Republik Indonesia Nomor 631/MENKES/SK/IV/2005 tentang Pedoman Peraturan internal Staf Medis (Medical Staff bylaws) di rumah sakit .
[6] Cyril O. Houle,Governing Board,Jossey-Bass Publishers,San Francisco,1997
[6] Herkutanto,Semiloka Hospital Bylaws II,DitJen YanMed Depkes,Jakarta,Juli 2002.
[7]Saint John’sHospital, ByLAWS,rules and regulation of the medical staff,Santa Monica,1985
[8] Yan Apul,Efektifitas dan Mekanisme Penegakan Kode Etik Profesi Dokter dan Tenaga Medis, Seminar Hospital Management & Health Law Issues,Universitas Pelita Harapan dengan RS Siloam Gleneagles,Karawaci,juli1997
[9] Trisno Karmadji,PengalamanmenyusunHospital bylaws di pelayanan kesehatan ST. Carolus,Seminar Hospital bylaws Ditjen Yan Med,Jakarta,2001
[10] Aulia Sani,Medical Staff Bylaws di RS Pemerintah, ,Semiloka Hospital Bylaws II,DitJen YanMed Depkes,Jakarta,Juli 2002.
[11] The definition of board, is an organized group of people with the authority collectively to control and foster an institution that is usually administered by a qualified executive and staff.